Syndromes Douloureux Régionaux Complexes type 1 ou 2 (anciennes algoneurodystrophie et causalgie)
Description.
Le SDRC peut évoluer en 3 phases:
L’évolution entre ces 3 phases est variable en durée et peut être très longue ou ne pas exister (passage en phase 2 directement par exemple).
Phase 1 (phase chaude) :
– Douleur spontanée et provoquée, sévère et intense.
– Augmentation de la sensibilité de la peau au toucher et aux pressions légères (hyperesthésie).
– Œdème localisé, crampes musculaires, rigidité et mobilité limitée de l’articulation atteinte.
-La peau est habituellement chaude, rouge, humide et luisante, on note une augmentation de la sudation.
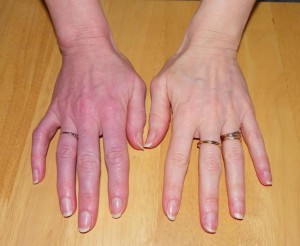
Phase 2 (phase froide) :
– La douleur spontanée devient moins intense mais plus sévère à la mobilisation, plus diffuse.
– La peau prend une apparence bleutée (cyanique) et peut devenir froide.
– L’ œdème tend à s’étendre et peut changer d’un type plutôt mou à induré.
– Les poils peuvent devenir plus épais mais peu nombreux.
– Les ongles deviennent cassants, craquelés et présentent d’important sillons.
– Une amyotrophie (fonte musculaire) est constatée.
Phase 3 (Phase des séquelles) :
– L’atrophie tissulaire devient parfois irréversible associé à des rétractions tendineuses et/ou des capsules articulaires entrainant des attitudes vicieuses et des limitations nettes des amplitudes articulaires.
– Cette phase n’est en aucun cas obligatoire et peut être prévenue par la kinésithérapie.
Causes (étiologies)
Elles sont multiples et parfois minimes :
– pour le SDRC de type 1 (algodystrophie) tout traumatisme douloureux (choc, chirurgie, plaie,),
AVC, lésion cérébrale ou médullaire, atteinte viscérale (infarctus du myocarde par exemple
– pour le SDRC de type 2 une lésion nerveuse initiale est nécessaire (plaie ou chirurgie)
La limite entre ces 2 formes n’est pas nette.
Mécanisme de survenue
Très mal connu. Probablement une dérégulation du système nerveux périphériques (nerfs) mais également central (moelle épinière, cerveau). Cette dérégulation est variable en fonction des patients et donnent des formes de SDRC très variables avec des formes à prédominance musculaires, à prédominance neurologiques voir des formes purement centrales (rares) avec paralysie complète d’une partie d’un membre.
Diagnostic
– Il est essentiellement clinique: l’histoire de l’apparition de la pathologie et la constatation de l’état de la partie atteinte.
– Les examens complémentaires ne sont que des éléments d’orientation, ils permettent d’éliminer une autre pathologie.
– La radiographie retrouve parfois des signes d’ostéoporose mouchetée dans la zone atteinte.
– La scintigraphie osseuse retrouve souvent des modification du débit sanguin dans l’os de la région atteinte dépendant de la phase chaude ou froide de la pathologie.
– L’IRM retrouve également des modifications osseuses en rapport avec la pathologie.
– Les examens fonctionnels neurologiques (électromyogramme) sont normaux.
Pour faire le diagnostic il est recommandé d’utiliser les critères du Budapest (Recommandations de Lille, congrès de la SFETD 2017):
Critères de Budapest
4 catégories de symptômes et signes
- Sensitifs : hyperesthésie, allodynie, hyperalgésie
- Vasomoteurs : asymétrie de température, modifications de couleur
- Sudomoteurs/œdème : œdème, modification de la sudation
- Moteurs/trophiques : réduction d’amplitude articulaire, faiblesse, dystonie, tremblements, troubles trophiques (peau, ongles, poils)
On peut affirmer le diagnostic de SDRC devant :
- Une douleur continue, disproportionnée par rapport à n’importe quel facteur déclenchant.
- Au moins un symptôme parmi 3 des 4 catégories décrites
- Au moins 1 signe parmi 2 des 4 catégories
Traitement
Prevention
- Il n’est pas particulièrement recommandé d’utiliser une anesthésie locorégionale plutôt qu’une anesthésie générale pour prévenir l’apparition du SDRC (Recommandations de Lille, congrès de la SFETD 2017)
Curatif
- Le respect de la non douleur n’est plus recommandé (Recommandations de Lille, congrès de la SFETD 2017). Une réadaptation précoce avec des exercices dont l’intensité est réglée afin de ne pas aggraver durablement les symptômes.
- Mobilisation progressive du membre atteint
- Utilisation aussi normale que possible du membre atteinte lors des activités du quotidien
- Massages, techniques de désensibilisation
- réadaptations fonctionnelle :
- Elle doit être le plus précoces possibles
- réalisée par un kinésithérapeute de ville si standard, par un centre multidisciplinaire dans les cas les plus graves
- comportée des exercices analytiques et variés dont l’intensité est ajustée pour éviter l’aggravation du patient.
- Doit proposer une apprentissage de la gestion de la douleur à domicile (relaxation, fractionnement des activités quotidiennes).
- Les thérapies suivantes peuvent être proposées au patient en association avec le traitement réadaptatif :
- Un essai de thérapie par feedback visuel avec des miroirs (thérapie en miroir)
- Un essai de thérapie par entrainement de la discrimination sensorielle.
- Un essai de thérapie par exposition graduée aux activités du patient perçues comme dangereuses, lorsqu’il présent un niveau levé de peur-évitement.
- Les Bains écossais (protocole) ne sont pas recommandés (Recommandations de Lille, congrès de la SFETD 2017) (absence de littérature sur le sujet).
- Les drainages lymphatiques manuels ne sont pas recommandés (Recommandations de Lille, congrès de la SFETD 2017)
- L’immobilisation prolongée est à proscrire (Recommandations de Lille, congrès de la SFETD 2017)
- Prise en charge psychologique recommandée quand :
- demande de soins exprimés semblant inadéquate
- Existence d’un litige ou d’une procédure, recherche d’une compensation
- Phobie de contact
- troubles de l’humeur associé
- Etat de stress post traumatique et/ou vécu corporelle traumatique
- Retentissement majeur sur la qualité de vie : désocialisation, désorganisation de la vie affective ….
- Présence de propos ou de comportements suicidaires
- Affections psychiatriques associées
- Suspicion de troubles factices
- Suspicion de somatisation d’un trouble psychique
- La calcitonine très à la mode pendant un temps n’as pas fait la preuve de son efficacité et a perdu son AMM en France récemment pour le traitement des SDRC et n’est pas recommandée (Recommandations de Lille, congrès de la SFETD 2017)
- Les traitements antalgiques recommandés comprennent le paracétamol et les antalgiques de niveau 2 (codéine, tramadol, opium), par contre, les AINS, les corticoïdes et les opioïdes fort ne sont pas recommandés (Recommandations de Lille, congrès de la SFETD 2017)
- Il est recommandé d’utiliser, lorsqu’il existe des signes sensitifs importants, les traitements antiépileptiques (Prégabaline, gabapentine) et/ou les antidépresseurs tricycliques et apparentés (Recommandations de Lille, congrès de la SFETD 2017). Voir articles sur le traitement des douleurs neuropathiques.
- Certains patients auraient bénéficié de traitement par la Kétamine, La Lidocaïne IV, la toxine botulinique. Pour ces traitements, aucunes recommandations ne peuvent être formuler par manque de données concernant l’efficacité, la tolérance, les posologies à utiliser(Recommandations de Lille, congrès de la SFETD 2017)
- Certains patient sont traités par des biphosphonates.
- Les recommandations de Lille, congrès de la SFETD 2017 précise :
il est recommandé d’envisager une cure unique de biphosphonates (pamidronate) dans les SDRC en respectant les conditions suivantes:- SDRC évoluant depuis moins d’1 an.
- Positivité de la scintigraphie osseuse au technétium prouvant l’hyperactivité osseuse.
- après avoir effectué un bilan bucco-dentaire et les soins nécessaires.
- le traitement est réalisé au sein d’une prise en charge pluridisciplinaire et d’une prise en charge physique.
- Les recommandations de Lille, congrès de la SFETD 2017 précise :
- Les traitements topiques :
- La capsaïcine (Qutenza) n’a pas été évaluée (problème de tolérance à la pose???)
- Le Versatis (emplâtre de lidocaïne 5 %) n’as pas été évaluée mais peut être essayer compte tenu de son innocuité (Recommandations de Lille, congrès de la SFETD 2017). On rappellera que ce produit n’as pas l’AMM, en France, dans cette indication et que certaines mutuelles refusent le remboursement)
- Certains patients bénéficient de bloc sympathique (après mise en place d’un garrot à la racine du membre touché injection d’un vasodilatateur ou d’un anesthésique local dans une veine de l’extrémité du membre touché). cette technique n’est plus recommandée (Recommandations de Lille, congrès de la SFETD 2017)
- Dans certains cas la réalisation d’une anesthésie locorégionale du membre touché pendant plusieurs jours associée à de la kinésithérapie biquotidienne donne de bons résultats. Cette technique n’a pas été citée lors du congrès de Lille de la SFETD 2017.
- Certaines équipes mettent en place une stimulation médullaire électrique qui peut donner de bon résultat. Le patient aura au préalable essayé la neurostimulation cutanée. Lors de la conférence de consensus de Lille 2017 : Cette technique peut être utilisé après 1 an d’évolution, après évaluation d’une équipe pluridisciplinaire lorsque la composante de la douleur qui prédomine est neuropathique.
- De rares patient on bénéficié de la mise en place d’une stimulation électrique du cortex cérébral après des tests de neurostimulation magnétique transcrânienne positifs.
- L’utilisation du Baclofène intrathécale n’est pas recommandé dans cette pathologie (Recommandations de Lille, congrès de la SFETD 2017).
- Des techniques non invasives sont également proposé dans certains centres tel que l’hypnose (non évoqué dans les recommandations)
En cas d’échec des traitements et notamment de l’anesthésie locorégionale, les médecins doivent rechercher attentivement une cause de douleur résiduelle traitable qui entretien le SDRC…
Une cause fréquente et peu connue d’entretien du SDRC est une cicatrice cutanée et/ou sous cutanée douloureuse. Cette pathologie est une neuropathie cicatricielle dont vous trouverez le traitement dans l’article la concernant.
Dans ce cas le traitement de la neuropathie cicatricielle peut suffire. En cas d’échec l’association du traitement de la neuropathie cicatricielle avec une anesthésie locorégionale augmente les chances de guérison.
